Nadciśnienie od lat dewastuje zdrowie. Dobra wiadomość jest taka, że coraz więcej ludzi mierzy sobie ciśnienie – zła, że często robimy to źle i wynik jest niewiarygodny. Tak jest m.in., gdy mierzymy ciśnienie w stresie. Ale błędów jest więcej. – Pomiary często są wręcz zatrważające – przyznaje prof. Bielecka-Dąbrowa.
Nadciśnienie tętnicze, hipertonia, hipertensja, AH (od ang. arterial hypertension), HA (od łac. hypertonia arterialis), w węższym znaczeniu choroba nadciśnieniowa, to schorzenie układu krążenia krwi charakteryzujące się okresowo lub stale podwyższonym ciśnieniem tętniczym, zarówno skurczowym (górnym), jak i rozkurczowym (dolnym).
Z nadciśnieniem zmaga się już 11 mln rodaków, w tym połowa seniorów w wieku 65 lat i więcej. Wciąż jest jednak masa ludzi (nawet kilka milionów), którzy nie mają pojęcia, że chorują. Ryzyko, jakie ponoszą, jest ogromne: udar, zawał, niewydolność serca, niewydolność nerek, kalectwo, a nawet śmierć. Problem w tym, że nadciśnienie bardzo długo nie daje objawów — człowiek nie odczuwa dolegliwości, nic go nie boli. Problem wychodzi na jaw, gdy dochodzi do tragedii…
– Pamiętam pacjenta, który opowiadał, jak wszyscy zazdrościli mu pięknej, rumianej cery. Uznawali to za oznakę zdrowia, zresztą sam pacjent również tak myślał. Do momentu, aż nie dostał udaru krwotocznego mózgu. Z powodu wysokiego ciśnienia krwi doszło u niego do pęknięcia naczyń i wylewu krwi do mózgu.
To było pierwsze powikłanie długotrwałego nadciśnienia, o którym on zresztą nie wiedział, bo czuł się bardzo dobrze i ciśnienia sobie nie mierzył. Skończyło się operacją z koniecznością otwarcia czaszki – pan przez długi czas nie chodził. Cała ta historia na szczęście skończyła się dobrze – pacjent stanął na nogi, jednak czeka go dalsze leczenie powikłań.
– wspomina kardiolog prof. dr hab. med. Agata Magdalena Bielecka-Dąbrowa.
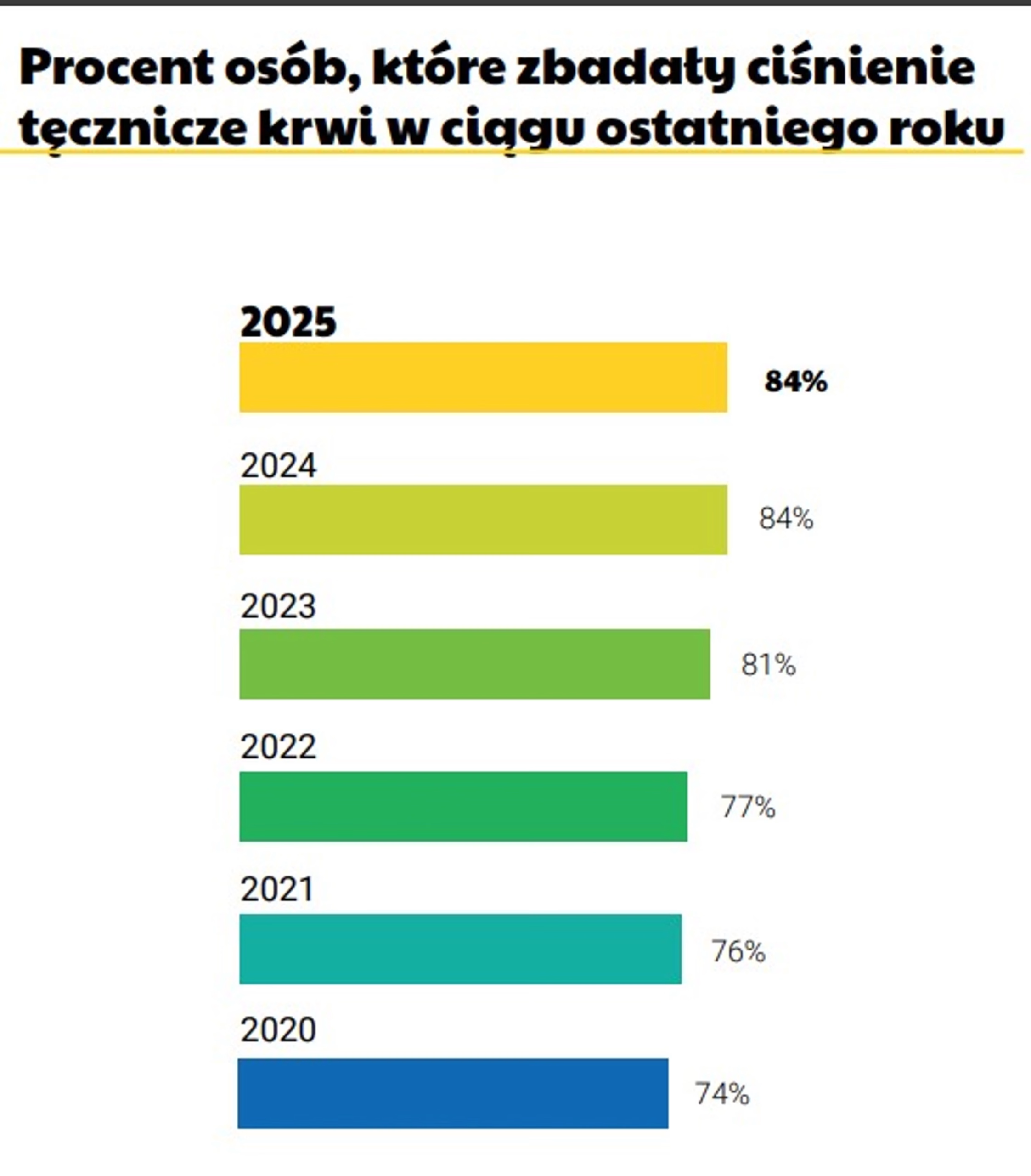
Jedynym sposobem, by sprawdzić, czy ma się nadciśnienie, jest pomiar ciśnienia tętniczego. Jeśli wszystko mamy w normie, skontrolujmy je przynajmniej raz na rok, by sprawdzić, czy nic się nie zmieniło. Dobra wiadomość jest taka, że coraz więcej Polaków to robi. Narodowy Test Zdrowia Medonet 2025 pokazał, że w ciągu ostatniego roku ciśnienie zmierzyło sobie 84 proc. dorosłych (dla porównania, w 2020 r. było to tylko 74 proc.). Wśród seniorów w wieku 65 lat i więcej badanie wykonało 94 proc. uczestników testów.
Zła wiadomość to taka, że nie wystarczy tylko zmierzyć sobie ciśnienie – trzeba to zrobić prawidłowo, a niestety Polacy mają z tym problem. Najczęstszy błąd przy mierzeniu ciśnienia zdarza się częściej, niż się wydaje
– Najczęściej popełnianym błędem, jaki obserwuję, jest mierzenie ciśnienia bez wcześniejszego odpoczynku, kiedy człowiek jest zdenerwowany, zestresowany albo jest właśnie bezpośrednio po jakimś większym wysiłku fizycznym. Mierzenie ciśnienia w takich warunkach zdarza się częściej, niż się wydaje. Powiem więcej: są pacjenci, którzy mierzą ciśnienie tylko, gdy się zdenerwują. Jakby chcieli sprawdzić, jak bardzo im ono wtedy rośnie.
– mówi prof. Bielecka-Dąbrowa.
Jak prawidłowo mierzyć ciśnienie w domu? Osiem żelaznych zasad kardiologa
1. Przed pomiarem ciśnienia zaleca się minimum pięć minut odpoczynku. Do oceny przez lekarza nadają się „ciśnienia” mierzone w momencie, gdy pacjent jest spokojny.
2. Ciśnienie mierzymy do 30 minut po przebudzeniu, przed posiłkiem, wypiciem kawy, zażyciem leków, wysiłkiem fizycznym, po oddaniu moczu.
3. Miejsce, w którym mierzymy ciśnienie, powinno być ciche (hałas może podnieść wartości ciśnienia).
4. Podczas pomiaru pacjent powinien siedzieć (nogi zgięte w kolanach pod kątem 90 stopni, nieskrzyżowane, stopy płasko na podłodze), plecy oparte, ramię (zwykle lewe) oparte na poziomie serca. Rękaw odzieży nie powinien uciskać ramienia.
5. Podczas mierzenia ciśnienia nie rozmawiamy.
6. Ważny jest dobór odpowiedniego mankietu: powinien być dostosowany do obwodu ramienia. Zbyt mały lub zbyt duży mankiet może dać błędny wynik.
7. Właściwa technika pomiaru: co najmniej dwa pomiary w odstępie 1-2 minuty. Jeśli różnica wynosi ponad 10 mmHg — trzeci pomiar, a średnia z ostatnich dwóch.
8. Odpowiedni aparat, najlepiej automatyczny aparat naramienny z walidacją kliniczną (nie nadgarstkowy — jest mniej dokładny). Aparat powinien być skalibrowany i sprawny technicznie.
Prof. dr hab. med. Agata Magdalena Bielecka-Dąbrowa, FESC, FHFA, kardiolog.
Kierownik Kliniki Kardiologii i Wad Wrodzonych w Instytucie Centrum Zdrowia Matki Polki w Łodzi oraz kierownik Pracowni Diagnostyki Kardiologicznej Uniwersytetu Medycznego w Łodzi, członek Zarządu — skarbnik Asocjacji Niewydolności Serca Polskiego Towarzystwa Kardiologicznego oraz członek Zarządu Sekcji Prewencji i Epidemiologii Polskiego Towarzystwa Kardiologicznego, przewodnicząca-elekt Oddziału Łódzkiego Polskiego Towarzystwa Kardiologicznego.